Polsartroscopie: Een Minimaal Invasieve Sleutel tot Pijnverlichting
Wat is Polsartroscopie?
Polsartroscopie is een minimaal invasieve chirurgische procedure die wordt gebruikt om problemen binnen het polsgewricht te diagnosticeren en te behandelen. Met behulp van een arthroscoop, een kleine camera, speciaal ontworpen voor deze gewrichten, kunnen chirurgen een gedetailleerd beeld krijgen van het binnenste van de pols zonder grote incisies te maken.
Wanneer is Polsartroscopie Nodig?
Patiënten die aanhoudende pijn, zwelling, stijfheid, of beperkte beweging in de pols ervaren, kunnen baat hebben bij polsartroscopie. Het is een waardevolle techniek voor aandoeningen zoals:
- Sportletsels van de pols
- Polsfracturen
- TFCC letsels
- Scaphoidfracturen
- Pseudartrose van het scaphoid
- Ligamentscheuren:
- Scapholunair letsel (SL letsel)
- Lunotriquetraal letsel (LT letsel)
- Midcarpale instabiliteit
- Chronische polsinstabiliteit
- Gewrichtsontstekingen zoals artritis
- Artrose
Voordelen van Polsartroscopie
De voordelen van polsartroscopie boven traditionele open chirurgie omvatten:
- Kleinere incisies
- Minder weefselschade
- Verminderde pijn en zwelling na de operatie
- Snellere hersteltijd
- Minder risico op infecties
Het Proces: Wat te Verwachten
Voor de Operatie
U zult een pre-operatief consult hebben waarbij uw chirurg de procedure zal uitleggen en u voorbereidt op de operatie.
Tijdens de Operatie
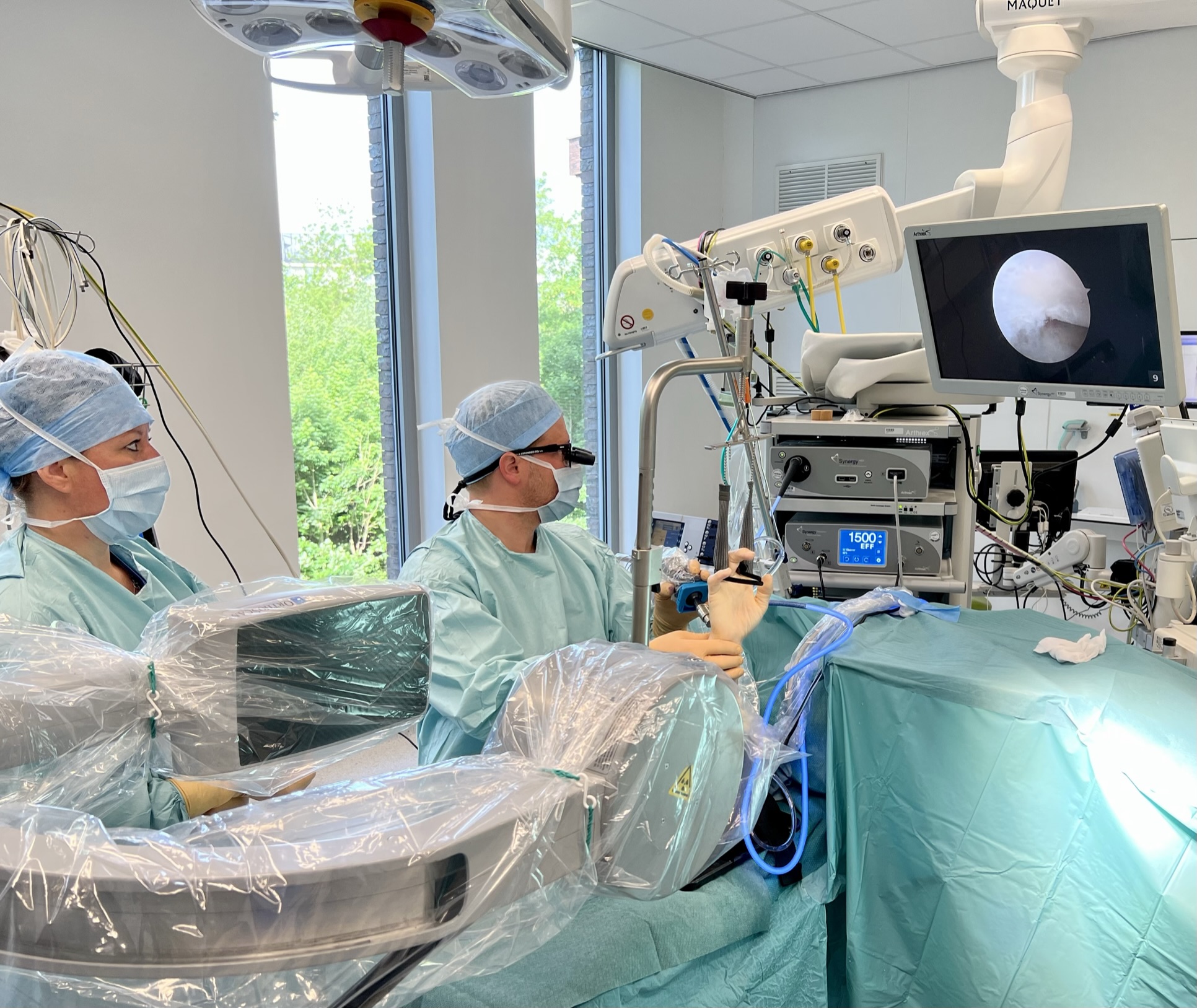
De procedure wordt meestal uitgevoerd onder regionale of algemene anesthesie. U kan perfect wakker blijven en meekijken met de operatie. Kleine incisies worden gemaakt rond de pols waardoor de arthroscoop en chirurgische instrumenten worden ingebracht. Beelden van de arthroscoop worden op een scherm geprojecteerd, zodat de chirurg kan navigeren en de benodigde reparaties kan uitvoeren.
Na de Operatie
Na de operatie zal uw pols waarschijnlijk geïmmobiliseerd worden met een spalk of gips (afhankelijk van de indicatie). Pijnmanagement, fysiotherapie en revalidatie zullen deel uitmaken van uw herstelproces.
Voorbeeld ligament letsel in de pols
- U wordt geadviseerd om snel volledige bewegingen met de vinger te maken (Volledige bewegingen: dit wil zeggen de vinger volledig sluiten en opnieuw volledig strekken – zie document voor info – Info document bewegen vingers).
- Er wordt een eerste gips aangelegd die gewisseld wordt op een eerste raadpleging.
- Hoogstand van de hand
- Ijsapplicaties
Potentiële risico’s:
- Een gevoelig of hard litteken:
Eerder zeldzaam bij artroscopie techniek. Dit treedt soms op en is ook een stuk afhankelijk van de genetische aanleg van de patiënt. De natuurlijke evolutie van een litteken aan de hand is om zachter te worden na een viertal maanden. Geduld is dus belangrijk.
Tips (enkel te starten na wondheling!):
-
- Masseer het litteken na genezing vaak in, om het los te maken.
- Bedek het litteken met silicone (vb Mepitac tape).
- Gebruik hydraterende crèmes
- Bescherm uw litteken voor de zon
- Zwelling:
Te verwachten – De eerste dagen na de ingreep wordt gevraagd om de hand hoog te houden. Dit om het opzwellen van de vingers te vermijden. Ook het bewegen van de vingers heeft een ontzwellend effect (pompmechanisme). Hiernaast kan ijs geappliceerd worden in periodes van 20 minuten. Ontstekingsremmers hebben een ontzwellend effect (vb Brufen/diclofenac), maar mogen enkel genomen worden na advies van je arts en bij afwezigheid van contra-indicaties (vb. Maagzweer, nierfalen, etc).
- Afknellend verband
Komt soms voor – Indien er teveel zwelling optreedt, en de vorige adviezen geen baat hebben, adviseren we om de windel te relaxeren bij het handverband of zelfs het handverband af te nemen.
Indien dit niet helpt, of onmogelijk is, kan je onmiddellijk terecht op onze dienst (09 246 73 00 ) (gipskamer) binnen de werkuren of op de dienst spoedgevallen (09 246 98 00).
- Nabloedende wonde
Niet frequent, maar dit vormt meestal geen grote problemen. Het postoperatieve handverband dient om de nabloeding op te vangen. Gebruik ijsapplicatie – hoogstand en neem kortstondig onstekingsremmende medicatie (als er geen tegen – indicaties zijn hiervoor).
- Infectie:
Zeldzaam, doch frequenter bij rokers en diabetici. Alarmeer uw arts of spoedgevallen dienst onmiddellijk bij significant toenemende pijn, koorts (>38.5°C), Een etterende wonde of toenemende en uitbreidende roodheid.
- Letsels aan nabij gelegen zenuwen
Zeldzaam bij deze ingreep.
Soms treedt er tijdelijk gevoelsverlies op door spanning van het verband of zwelling. Leg het hand hoger, relaxeer de windel van het verband, appliqueer ijs of neem contact op met onze dienst wanneer u zich zorgen maakt.
Let op: Na een lokale verdoving kan de hand of arm tot 24 uur verdoofd zijn!
- Letsels aan nabij gelegen bloedvaten
Zeer zeldzaam bij deze ingreep
- CRPS reactie of algodystrofie
Zeldzaam en niet specifiek.
Echografische Springvinger release
Een van de absolute specialiteiten van Dr. Cromheecke is de behandeling van springvingers of blokkerende vingers met minimaal invasieve echochirurgie (ultrasound surgery). Hiervoor heeft Dr. Cromheecke de operatieve techniek beschreven en gepubliceerd in het Amerikaanse tijdschrift : Techniques in hand and upper extremity surgery in 2021.
Dit is ondertussen een zeer fel gebruikte techniek wereldwijd. Dr. Cromheecke is hiervoor ook lesgever voor andere chirurgen bij het IRCAD in onder andere Straatsburg en geeft regelmatig cursussen en lezingen over dit onderwerp, zoals op het Europese handchirurgie congres.
De techniek
De techniek bestaat uit het openen van de nauwste zone van peesschede over het verloop van ongeveer 7 milimeter.
Hierdoor verdwijnt de wrijving en de blokkage van de buigpees. Een pees die reeds langdurige ontsteking kent, kan hierdoor ontzwellen.
Het openen van de peesschede gebeurt via een kijkoperatie onder echografievia een kleine mini-incisie. Er worden nadien geen hechtingen gebruikt en de wonde geneest volledig vanzelf.
Na de operatie worden geen beperkingen opgelegd, en alle activiteiten mogen onmiddelijk hervat worden. Uiteraard is een lichte lokale hinder of zwelling na de operatie normaal. Zeker bij een langdurige peesontsteking, kan deze ontsteking nog even nazinderen voor deze volledig verdwijnt.
Hier onder kan je illustraties van de techniek terugvinden.
Echografische springvinger operatie
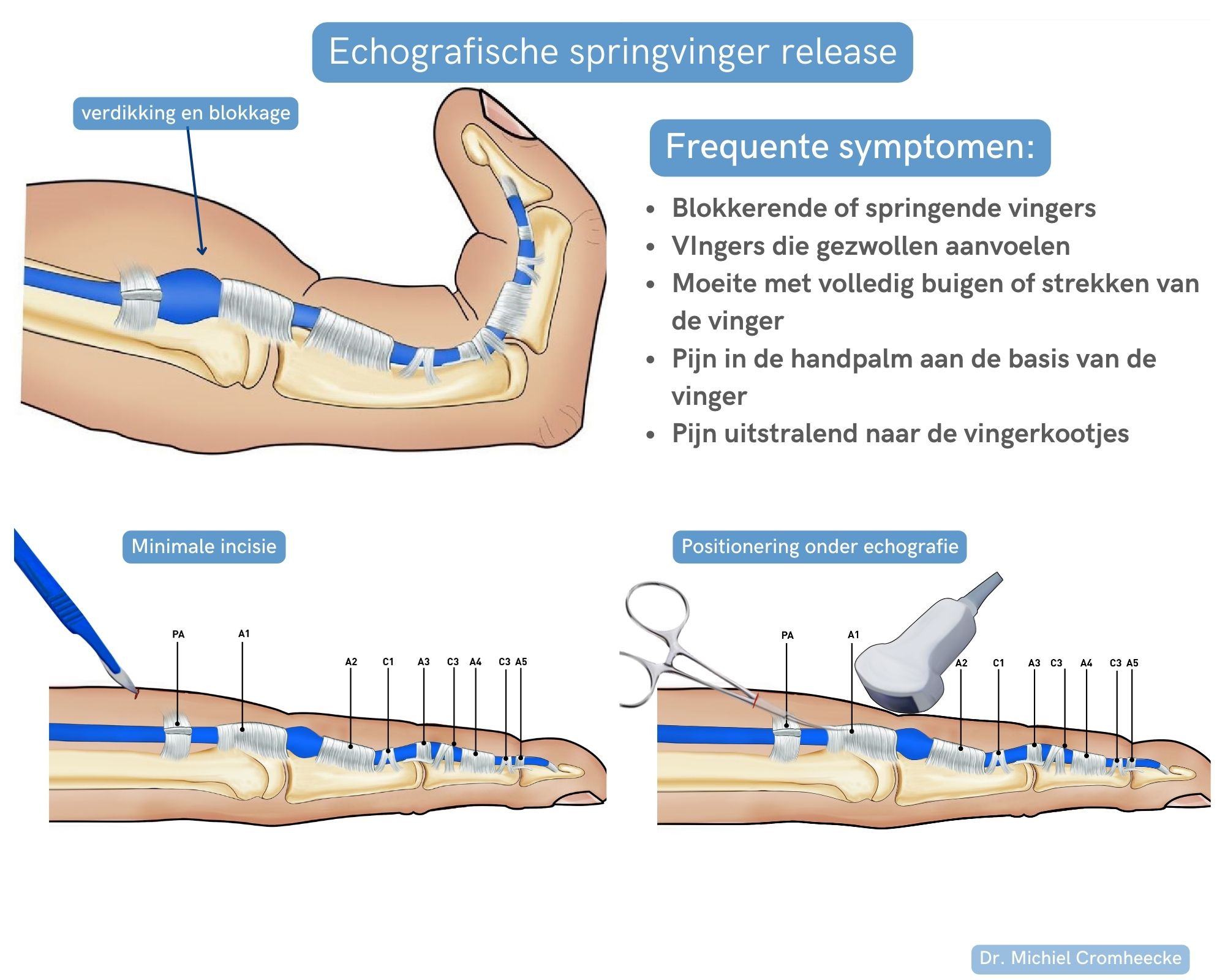
Operatietechniek
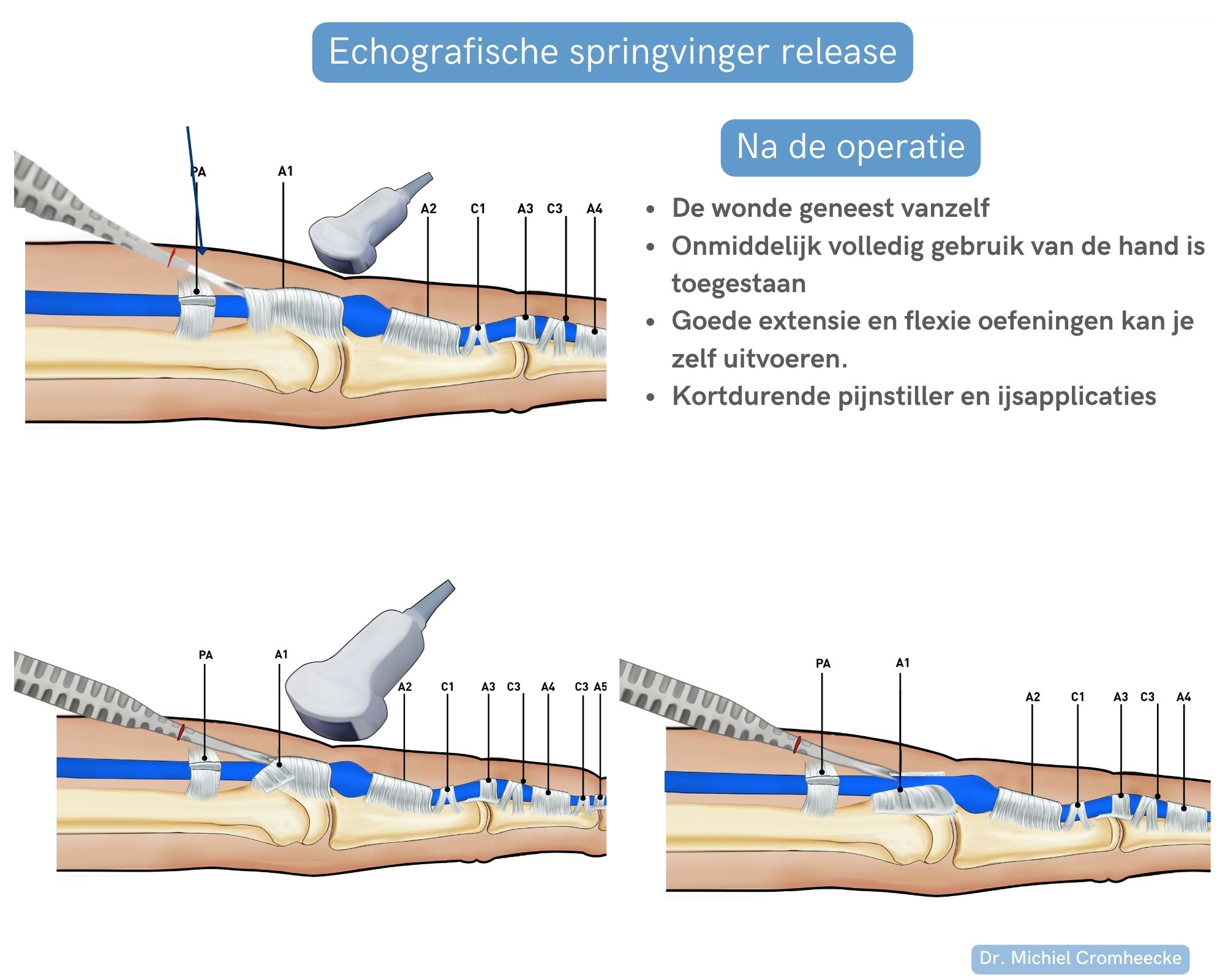
Ultrasound guided trigger finger release
- U wordt geadviseerd om snel volledige bewegingen met de vinger te maken (Volledige bewegingen: dit wil zeggen de vinger volledig sluiten en opnieuw volledig strekken – zie document voor info – Info document bewegen vingers).
- Er wordt een handverband aangelegd voor 24 uur (dit voor het nabloeden op te vangen). Dit verband kan de dag na de operatie volledig verwijderd worden.
- De wonde kan bedekt worden met een eenvoudige pleister. Echter als deze droog is, mag deze zelf bloot gelaten worden aan de lucht en kan je het wondje dagelijks ontsmetten met hexomedine.
- De wonde van de echografische techniek geneest spontaan na enkele dagen.
Bij de andere technieken dienen de hechtingen na 12-14 dagen verwijderd te worden. - In principe kan de hand zeer snel weer gebruikt worden voor kleine taken.
Potentiële risico’s:
- Een gevoelig of hard litteken:
Eerder zeldzaam bij echografische techniek. Dit treedt soms op en is ook een stuk afhankelijk van de genetische aanleg van de patiënt. De natuurlijke evolutie van een litteken aan de hand is om zachter te worden na een viertal maanden. Geduld is dus belangrijk.
Tips (enkel te starten na wondheling!):
-
- Masseer het litteken na genezing vaak in, om het los te maken.
- Bedek het litteken met silicone (vb Mepitac tape).
- Gebruik hydraterende crèmes
- Bescherm uw litteken voor de zon
- Zwelling:
Te verwachten – De eerste dagen na de ingreep wordt gevraagd om de hand hoog te houden. Dit om het opzwellen van de vingers te vermijden. Ook het bewegen van de vingers heeft een ontzwellend effect (pompmechanisme). Hiernaast kan ijs geappliceerd worden in periodes van 20 minuten. Ontstekingsremmers hebben een ontzwellend effect (vb Brufen/diclofenac), maar mogen enkel genomen worden na advies van je arts en bij afwezigheid van contra-indicaties (vb. Maagzweer, nierfalen, etc).
- Afknellend verband
Komt soms voor – Indien er teveel zwelling optreedt, en de vorige adviezen geen baat hebben, adviseren we om de windel te relaxeren bij het handverband of zelfs het handverband af te nemen.
Indien dit niet helpt, of onmogelijk is, kan je onmiddellijk terecht op onze dienst (09 246 73 00 ) (gipskamer) binnen de werkuren of op de dienst spoedgevallen (09 246 98 00).
- Nabloedende wonde
Niet onfrequent, maar dit vormt meestal geen grote problemen. Het postoperatieve handverband dient om de nabloeding op te vangen. Gebruik ijsapplicatie – hoogstand en neem kortstondig onstekingsremmende medicatie (als er geen tegen – indicaties zijn hiervoor).
- Infectie:
Zeldzaam, doch frequenter bij rokers en diabetici. Alarmeer uw arts of spoedgevallen dienst onmiddellijk bij significant toenemende pijn, koorts (>38.5°C), Een etterende wonde of toenemende en uitbreidende roodheid.
- Letsels aan nabij gelegen zenuwen
Zeer zeldzaam bij deze ingreep.
Soms treedt er tijdelijk gevoelsverlies op door spanning van het verband of zwelling. Leg het hand hoger, relaxeer de windel van het verband, appliqueer ijs of neem contact op met onze dienst wanneer u zich zorgen maakt.
Let op: Na een lokale verdoving kan de hand of arm tot 24 uur verdoofd zijn!
- Letsels aan nabij gelegen bloedvaten
Zeer zeldzaam bij deze ingreep
- CRPS reactie of algodystrofie
Zeldzaam en niet specifiek.
Gebroken pols / polsfractuur
Polsfractuur of gebroken pols
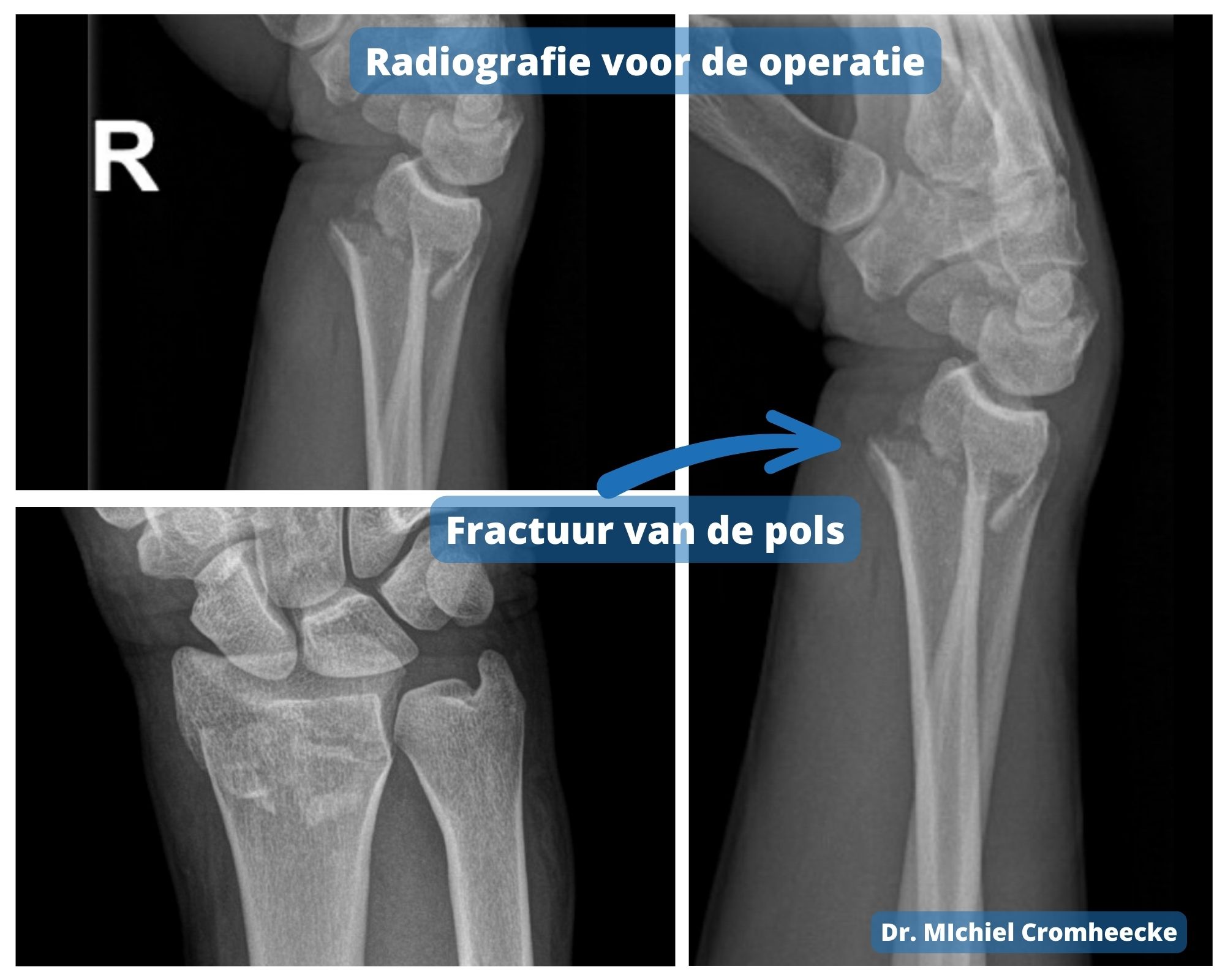
Een polsfractuur is een veelvoorkomende breuk in het gebied van de pols. Het kan worden veroorzaakt door een val, een klap of door overbelasting.
Meestal betreft het een breuk van het uiteinde van het spaakbeen (de radius), het uiteinde van de ellepijp (de ulna), of een combinatie.
Hoe wordt een polsfractuur behandeld?
Een polsfractuur kan op verschillende manieren worden behandeld, afhankelijk van de ernst van de fractuur. In sommige gevallen kan een gipsverband voldoende zijn om de fractuur te immobiliseren en te laten genezen. In andere gevallen kan een operatie nodig zijn om de breuk te repareren en de botstukken op de juiste manier te positioneren.
Een van de mentoren van dr. Cromheecke is ook de auteur van deze atlas over polsfracturen. (klik hier voor de link)
Een polsfractuur kan zeer pijnlijk en beperkend zijn, maar met de juiste behandeling en zorg kunt u volledig herstellen. Het is belangrijk om de instructies van uw arts op te volgen en geduld te hebben tijdens het herstelproces.
Dr. Cromheecke behandelt jaarlijks meer dan 100 patiënten met een gebroken pols.
Heeft u een gebroken pols en heeft u dringend een behandeling nodig, neem dan snel contact op met onze dienst.
De symptomen van een polsfractuur kunnen variëren, afhankelijk van de ernst en locatie van de breuk. Hieronder staan enkele veelvoorkomende symptomen:
- Pijn – De meest voorkomende klacht bij een polsfractuur is pijn in de pols. De pijn kan variëren van mild tot ernstig en kan toenemen bij het bewegen van de pols.
- Zwelling – Een polsfractuur kan leiden tot zwelling en roodheid rondom de pols en kan ook het bewegen van de pols bemoeilijken.
- Verandering in de vorm van de pols – Een gebroken bot kan de vorm van de pols veranderen, waardoor deze er anders uitziet dan normaal. Dit kan bijvoorbeeld een deuk of bult op de pols zijn.
- Beperking in beweging – Een polsfractuur kan leiden tot een beperking in de beweging van de pols en hand, waardoor dagelijkse activiteiten zoals het vasthouden van een kopje of typen moeilijk kunnen worden.
- Gevoelloosheid of tintelingen – Als een botstuk de zenuwen in de pols beknelt, kunt u gevoelloosheid of tintelingen ervaren in de hand of vingers.
Als u denkt dat u een polsfractuur heeft, is het belangrijk om onmiddellijk medische hulp te zoeken. Een arts kan een diagnose stellen en de juiste behandeling voorschrijven om uw polsfractuur te behandelen.
Om een polsfractuur te diagnosticeren, zal uw arts een aantal stappen doorlopen. Hieronder staan enkele van de gebruikelijke methoden die worden gebruikt om een polsfractuur te diagnosticeren:
- Lichamelijk onderzoek – Uw arts zal uw pols en hand onderzoeken om te bepalen of er zwelling, roodheid, misvorming of gevoeligheid is.
- Beeldvormende tests – Er kunnen verschillende beeldvormende tests worden uitgevoerd om de diagnose te bevestigen en de ernst van de breuk te beoordelen, zoals een röntgenfoto. Bij complexe breuken wordt dit vaak aangevuld met een CT-scan.
De conservatieve behandeling van een polsfractuur houdt in dat de breuk wordt behandeld zonder chirurgische ingreep. De behandeling is afhankelijk van de ernst en locatie van de breuk, en kan bestaan uit een of meer van de volgende opties:
- Gipsverband of spalk – Een gipsverband of spalk wordt vaak gebruikt om de pols in een stabiele positie te houden en te helpen bij het genezingsproces. Het gipsverband of de spalk wordt vaak enkele weken gedragen en de patiënt moet het gebied rondom het verband of de spalk goed verzorgen.
- Medicijnen – Uw arts kan pijnstillers of ontstekingsremmende medicijnen voorschrijven om pijn en ontsteking te verminderen.
- Fysiotherapie – Na het verwijderen van het gipsverband of de spalk kan fysiotherapie helpen om de pols te versterken en de beweging te verbeteren.
- Rust – Het is belangrijk om de pols voldoende rust te geven om te genezen. Dit betekent dat u mogelijk activiteiten moet vermijden die de pols belasten, zoals zwaar tillen of sporten.
- Opvolgafspraken – Het is belangrijk om regelmatig opvolgafspraken te maken met uw arts om ervoor te zorgen dat de breuk goed geneest en om eventuele complicaties op te sporen.
De conservatieve behandeling van een polsfractuur kan over het algemeen effectief zijn, maar het genezingsproces kan enkele weken tot enkele maanden duren, afhankelijk van de ernst van de breuk. Het is belangrijk om de instructies van uw arts nauwgezet op te volgen om een volledig herstel te bevorderen.
De operatieve behandeling van een polsfractuur wordt overwogen wanneer de breuk te ernstig is om te worden behandeld met conservatieve methoden, of wanneer de fractuur niet goed geneest ondanks een adequate conservatieve behandeling.
- Fixatie van de fractuur – Tijdens de operatie wordt de breuk mooi op zijn plaats gezet en hierna met pinnetjes of een plaat en schroeven op zijn plaats gehouden. Dit helpt de gebroken botten te stabiliseren en bevordert een sneller herstel. Dr. Cromheecke verkiest meestal een behandeling met plaat en schroefjes, gezien hiermee een anatomisch herstel bekomen kan worden.
- Arthroscopie – In sommige gevallen kan de operatie worden uitgevoerd met behulp van arthroscopie. Dit is een chirurgische techniek waarbij een kleine camera en instrumenten via kleine incisies in de huid worden ingebracht om de breuk te herstellen.
Na de operatie wordt een aantal weken gips voorzien. De vingers moeten onmiddelijk goed bewogen worden. Afhankelijk van de ernst van de fractuur en de kwaliteit en sterkte van het bot varieert dit van ongeveer 4 tot 6 weken.
Herstel van de polsfractuur
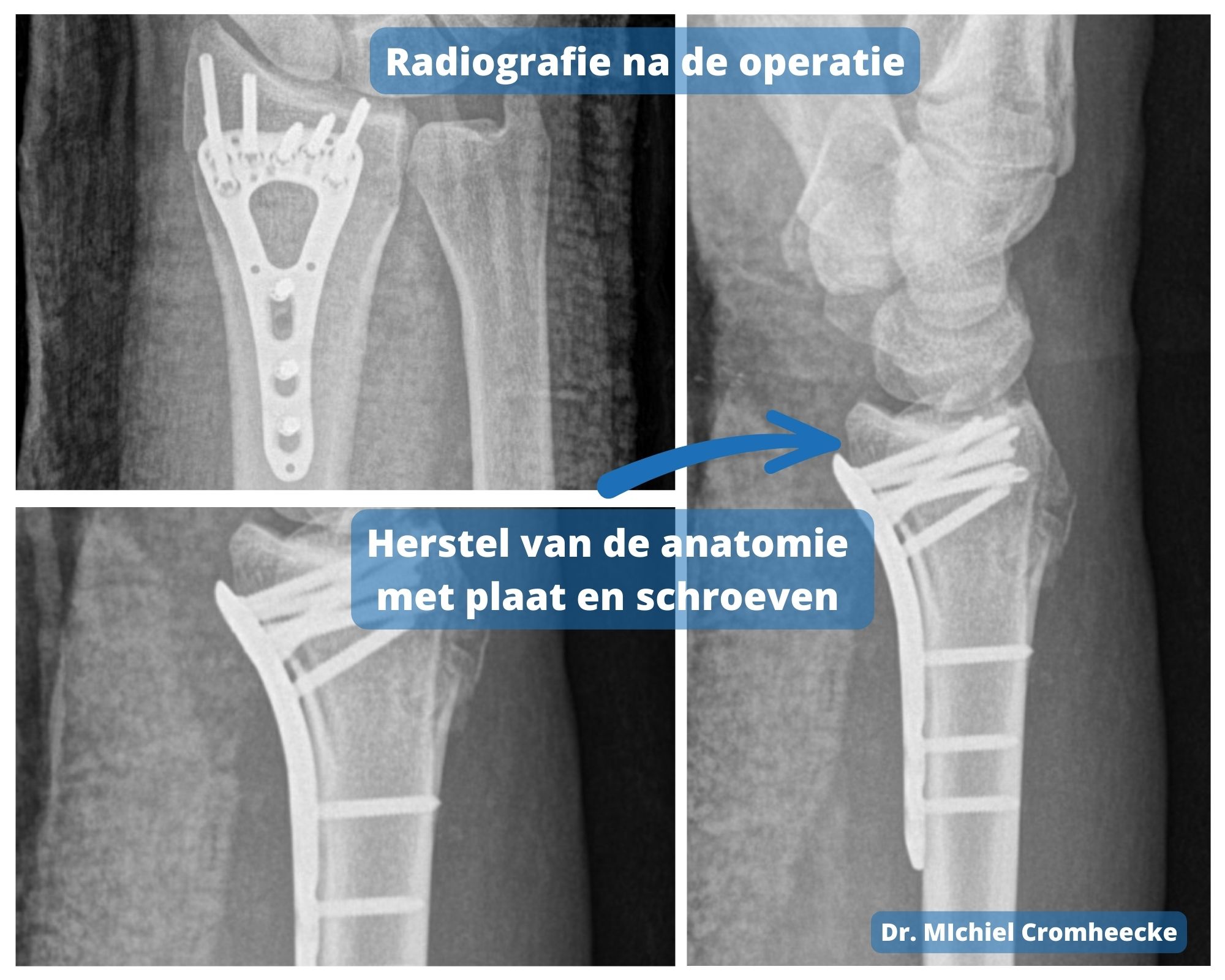
Nazorg
Na de operatie wordt een aantal weken gips voorzien. De vingers moeten onmiddelijk goed bewogen worden. Afhankelijk van de ernst van de fractuur en de kwaliteit en sterkte van het bot varieert dit van ongeveer 4 tot 6 weken.
Hierna kan de gips verwijderd worden en kan u starten met bewegen.
Let er op dat het soms 3 maanden duurt voordat de mobiliteit volledig terugkeert. Ook voor sporthervatting van impactsporten rekent u best op een 3-tal maand.
Potentiële problemen:
- Zwelling
Te verwachten – De eerste dagen na de ingreep wordt gevraagd om de hand hoog te houden. Dit om het opzwellen van de vingers te vermijden. Ook het bewegen van de vingers heeft een ontzwellend effect (pompmechanisme). Hiernaast kan ijs geappliceerd worden in periodes van 20 minuten. Ontstekingsremmers hebben een ontzwellend effect (vb Brufen/diclofenac), maar mogen enkel genomen worden na advies van je arts en bij afwezigheid van contra-indicaties (vb. Maagzweer, nierfalen, etc).
- Afknellende Gips
Kan voorkomen – Indien er teveel zwelling optreedt, en de vorige adviezen geen baat hebben, adviseren we om de windel te relaxeren bij het handverband of zelfs het handverband af te nemen.
Ook de windel bij een open gips kan gerelaxeerd worden.
Indien dit niet helpt, of onmogelijk is, kan je onmiddellijk terecht op onze dienst (09 246 73 00 ) (gipskamer) binnen de werkuren of op de dienst spoedgevallen (09 246 98 00).
- Nabloedende wonde
Zeldzaam, maar dit vormt meestal geen grote problemen. Het postoperatieve handverband dient om de nabloeding op te vangen. Gebruik ijsapplicatie – hoogstand en neem kortstondig onstekingsremmende medicatie (als er geen tegen – indicaties zijn hiervoor).
- Infectie
Zeldzaam, doch frequenter bij rokers en diabetici. Alarmeer uw arts of spoedgevallen dienst onmiddellijk bij significant toenemende pijn, koorts (>38.5°C), Een etterende wonde of toenemende en uitbreidende roodheid.
- Letsels aan nabij gelegen zenuwen – Zeer zeldzaam bij deze ingreep
Soms treedt er tijdelijk gevoelsverlies op door spanning van het verband of zwelling. Leg het hand hoger, relaxeer de windel van het verband, appliqueer ijs of neem contact op met onze dienst wanneer u zich zorgen maakt.
Let op: Na een lokale verdoving kan de hand of arm tot 24 uur verdoofd zijn!
- Letsels aan nabij gelegen bloedvaten – zeldzaam bij deze ingreep
- CRPS reactie of algodystrofie – Zeldzaam en niet specifiek.
- Een gevoelig of hard litteken
Dit treedt soms op en is ook een stuk afhankelijk van de genetische aanleg van de patiënt. De natuurlijke evolutie van een litteken aan de hand is om zachter te worden na een viertal maanden. Geduld is dus belangrijk.
- Tips (enkel te starten na wondheling!):
- Masseer het litteken na genezing vaak in, om het los te maken.
- Bedek het litteken met silicone (vb Mepitac tape).
- Gebruik hydraterende crèmes
- Bescherm uw litteken voor de zon
Duimartrose - Duimprothese
Duimartrose
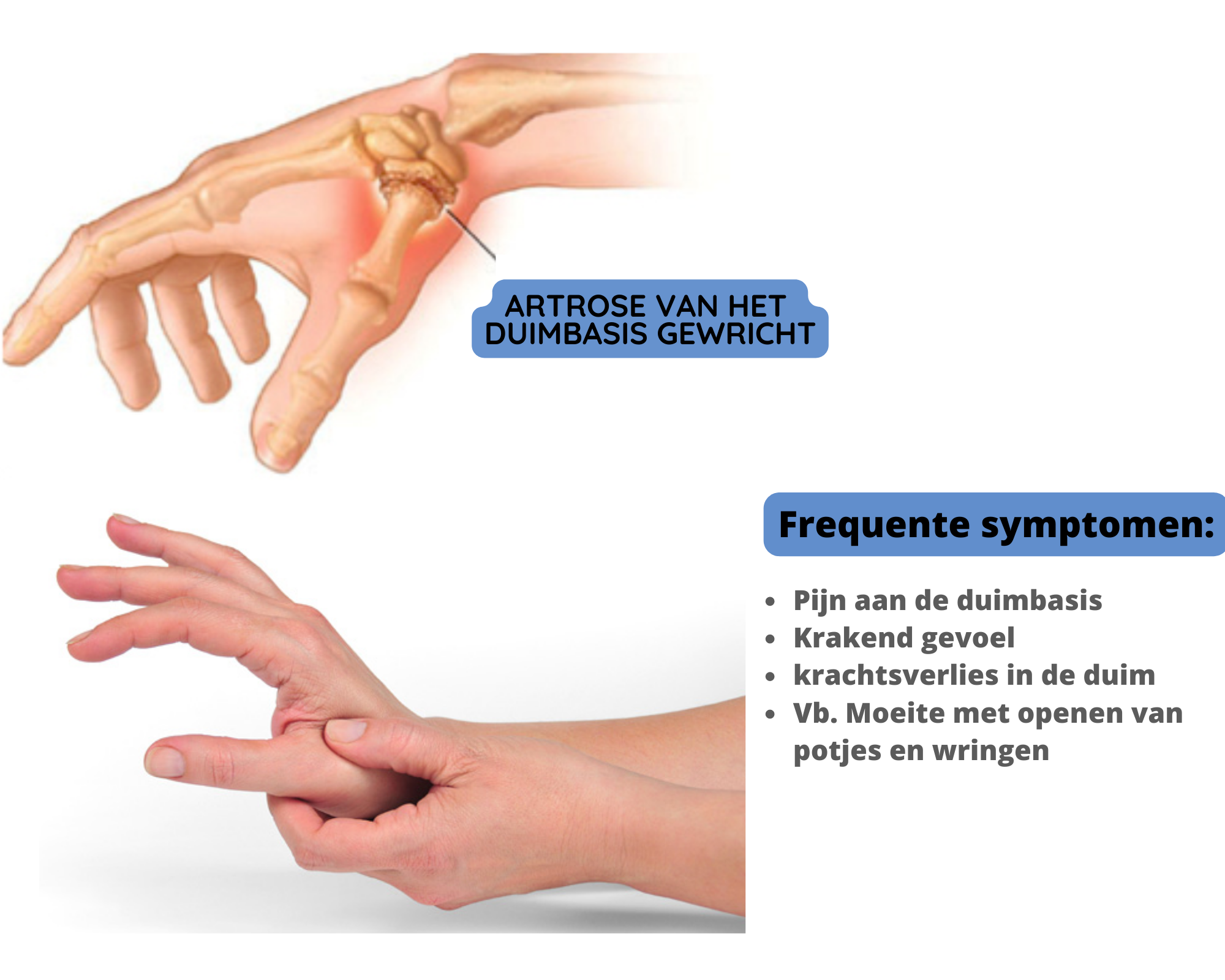
Duimartrose, duimbasisartrose , Rhizartrose of CMC1 artrose zijn verschillende benamingen voor eenzelfde problematiek. Het betreft een artrose of slijtage van het duimbasis gewricht.
Dit komt vaak voor bij veroudering en belasting van de duim. Dit is zeer frequent: het komt voor bij 5.8% van de mannen en 7.3% van de vrouwen boven de 50 jaar en stijgt tot een frequentie van 25% in mannen en 40% in vrouwen boven de 70 jaar oud.
Het treedt op wanneer kraakbeen wegslijt van de uiteinden van de botten die het gewricht aan de basis van uw duim vormen – ook bekend als het carpometacarpale (CMC) gewricht.
Duimartrose kan ernstige pijn, zwelling en verminderde kracht veroorzaken ter hoogte van de duim. Dit kan belangrijke hinder geven bij bijvoorbeeld het openen van potten of het openen van deurknoppen. De behandeling omvat over het algemeen een combinatie van medicatie en spalken. Bij ernstige symptomen zijn er meerdere operatieve opties.
Symptomen
Pijn is het eerste en meest voorkomende symptoom. Ook het kraken of crepiteren van het duimbasis gewricht kan zeer opvallend zijn. De pijn treedt voornamelijk op als u kracht probeert te zetten met de duim of een voorwerp vastneemt.
Typische symptomen:
Zwelling en pijn aan de basis van de duim en pols
Krakend gevoel of geluid bij het bewegen van de duimbasis
Verminderde kracht bij het knijpen of vastpakken van voorwerpen
Verminderd bewegingsbereik
Uitstulping en opzetting aan de basis van de duim
Diagnose
De diagnose wordt typisch gesteld op basis van een goed klinisch onderzoek door uw arts.
De diagnose wordt hierna bevestigd door radiografische opnames.
Opgelet:
- Niet iedereen met duimartrose heeft hier last van – tot 50% van de mensen met een duimartrose hebben hier geen last. Een goed klinisch onderzoek is dus essentieel om zeker te zijn dat uw last wel degelijk van de duimartrose afkomstig is.
- Wij laten graag de opnames in ons centrum nemen – omdat er specifieke opnames gevraagd worden, waarbij ook beide duimen vergeleken worden.
- Andere onderzoeken zijn enkel aan te raden na onderzoek van uw arts (MRI/CT/ECHO etc) of bij twijfel over de diagnose.
Conservatieve behandelingen
Pijnmedicatie
In milde stadia kan pijnmedicatie aangewezen zijn.
Typisch adviseren wij de combinatie van een ontstekingswerend middel (ibuprofen, mobic, diclofenac, voltaren,..) met klassieke pijnstilling (paracetamol, dafalgan). De combinatie hiervan versterkt tevens de werking. Langdurig ontstekingsremmende medicatie nemen kan echter wel tot problemen van maag of nieren lijden.
Er bestaan ook kraakbeensupplementen of natuurlijke middelen waarvan een wisselend effect verwacht kan worden. Dit kan besproken worden met je arts.
(nacht-)spalk
De gouden standaard en basis voor behandeling van een pijnlijke duimbasis artrose is het gebruik van een nachtelijke spalk. Een correcte spalk ondersteunt het gewricht en geeft het pijnlijke en ontstoken gewricht tijd om te rusten en ontzwellen tijdens de nacht. Op deze manier kunnen de meest ernstige pijnen vaak goed gecontroleerd worden. Tijdelijk kunnen deze spalken ook bij belasting gedragen worden.
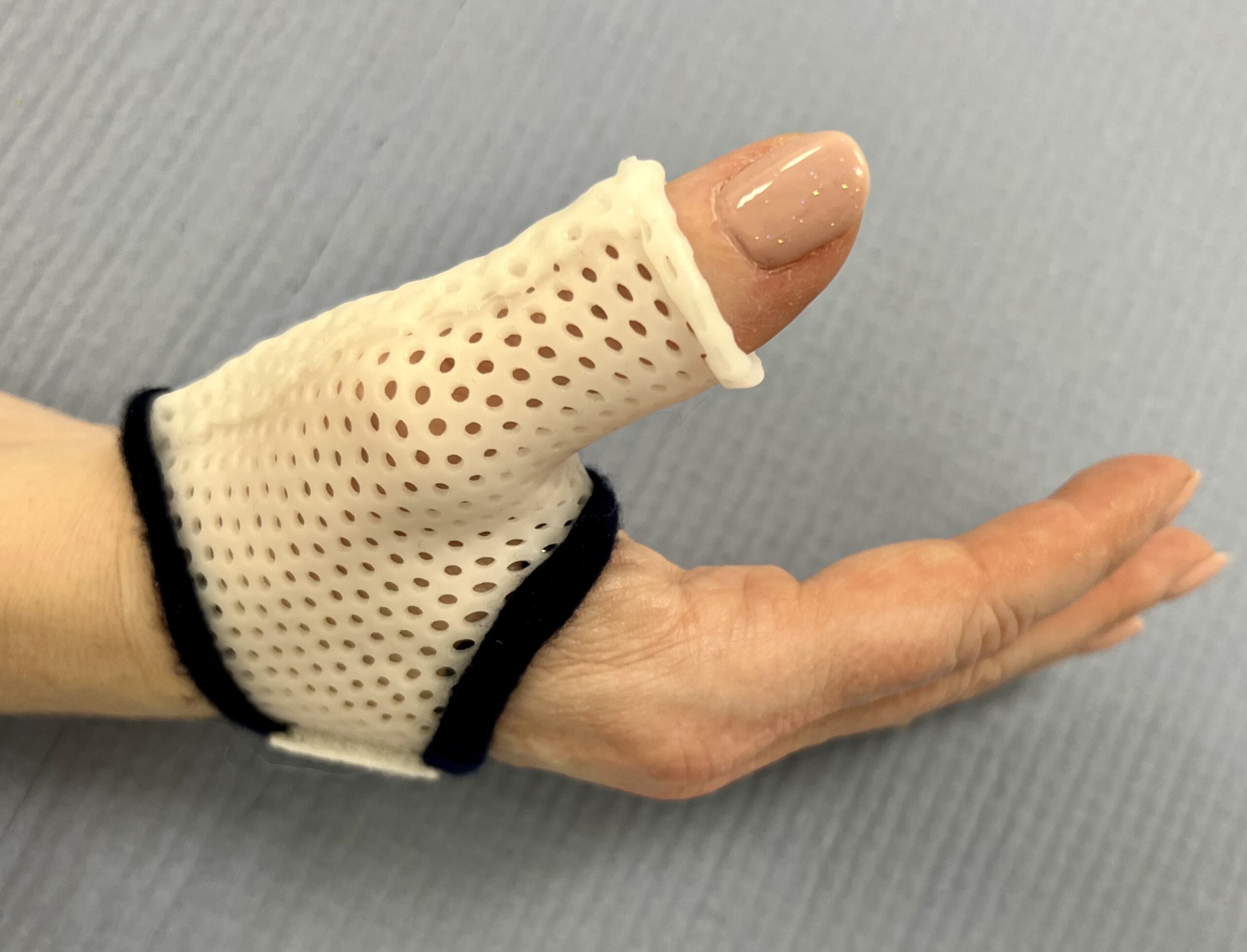
Ergonomie
Aanpassing van ergonomie en belasting kan een belangrijk effect hebben en deze begeleiding wordt door onze ergotherapeuten en kinesitherapeuten voorzien.
Infiltraties
Injecties met een cortisone worden als laatste redmiddel aanbevolen. Vaak geeft dit een tijdelijke verlichting van de pijn en ontsteking.
Duimprothese
Bij hardnekkige klachten kan gekozen worden voor het plaatsen van een duimbasis prothese of duimprothese
Het plaatsen van een duimprothese voorbeeld
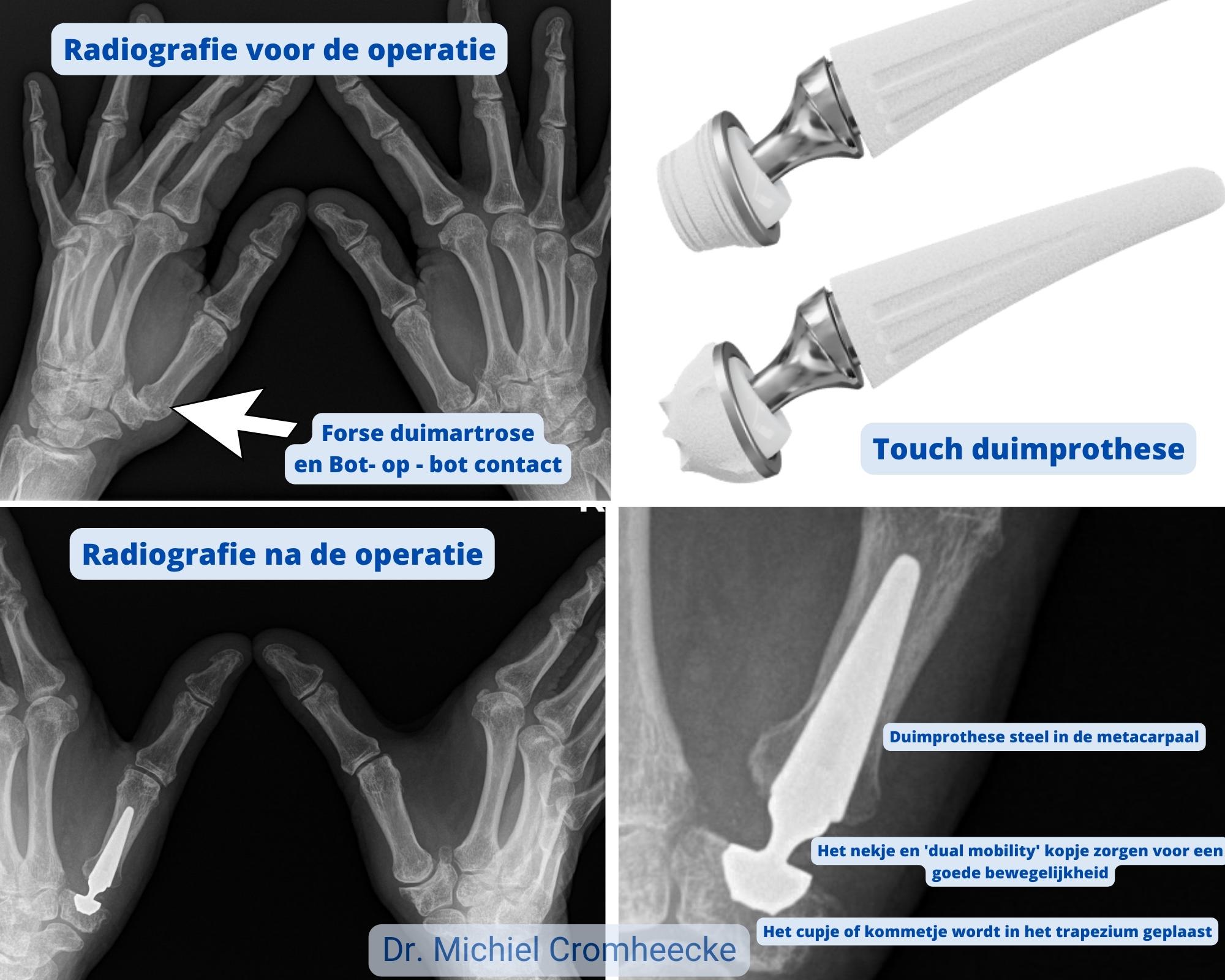
Bij deze operatie wordt het versleten gewricht vervangen door een kunstgewricht of prothese. Dit is analoog aan het plaatsen van een mini – heupprothese (kommetje – nekje – steeltje).
Deze operatie kan minimaal invasief en spiersparend uitgevoerd worden en leidt tot een vrij snelle revalidatie met goede terugkeer van mobiliteit en functie.
Het type prothese dat geplaatst wordt is de touch prothese (meer info hier).
Resultaat na het plaatsen van een duimprothese
Na het plaatsen van een duimprothese wordt standaard een tweetal weken gips voorzien om de wonde te laten genezen en stabiliteit te bieden aan de weefsels rondom de prothese.
Nadien kan er gestart worden met oefeningen, maar wordt tot 6 weken na de procedure een beschermend spalkje gedragen welke aan en afgenomen kan worden.
In principe kan de hand zeer snel weer gebruikt worden voor kleine taken.
Bij het uitvoeren van een trapezectomie of artrodese wordt een gipsduur van ongeveer 8 weken voorzien.
Andere operaties:
Indien er ook artrose optreedt van de omliggende gewrichten (tussen scaphoid en trapezium) is het plaatsen van een prothese soms niet meer mogelijk. Hierbij wordt geopteerd voor een klassieke trapezectomie met ligament recontstructie (burton-pelligrini of weilby operatie). Hierbij wordt het trapezium beentje volledig verwijderd en wordt een reconstructie uitgevoerd door een pees ter stabilisatie in te weven.
Andere opties bestaan uit het vastzetten van het duimbasis gewricht (artrodese).
Of een osteotomie = correctie van het gewricht, bij jonge mensen met dysplasie en nog weinig slijtage .
Nazorg
Na het plaatsen van een duimprothese wordt standaard een tweetal weken gips voorzien om de wonde te laten genezen en stabiliteit te bieden aan de weefsels rondom de prothese.
Nadien kan er gestart worden met oefeningen, maar wordt tot 6 weken na de procedure een beschermend spalkje gedragen welke aan en afgenomen kan worden.
In principe kan de hand zeer snel weer gebruikt worden voor kleine taken.
Bij het uitvoeren van een trapezectomie of artrodese wordt een gipsduur van ongeveer 8 weken voorzien.
Potentiële problemen
- Zwelling
Te verwachten – De eerste dagen na de ingreep wordt gevraagd om de hand hoog te houden. Dit om het opzwellen van de vingers te vermijden. Ook het bewegen van de vingers heeft een ontzwellend effect (pompmechanisme). Hiernaast kan ijs geappliceerd worden in periodes van 20 minuten. Ontstekingsremmers hebben een ontzwellend effect (vb Brufen/diclofenac), maar mogen enkel genomen worden na advies van je arts en bij afwezigheid van contra-indicaties (vb. Maagzweer, nierfalen, etc).
- Afknellende Gips
Kan voorkomen – Indien er teveel zwelling optreedt, en de vorige adviezen geen baat hebben, adviseren we om de windel te relaxeren bij het handverband of zelfs het handverband af te nemen.
Ook de windel bij een open gips kan gerelaxeerd worden.
Indien dit niet helpt, of onmogelijk is, kan je onmiddellijk terecht op onze dienst (09 246 73 00 ) (gipskamer) binnen de werkuren of op de dienst spoedgevallen (09 246 98 00).
- Nabloedende wonde
Zeldzaam, maar dit vormt meestal geen grote problemen. Het postoperatieve handverband dient om de nabloeding op te vangen. Gebruik ijsapplicatie – hoogstand en neem kortstondig onstekingsremmende medicatie (als er geen tegen – indicaties zijn hiervoor).
- Infectie
Zeldzaam, doch frequenter bij rokers en diabetici. Alarmeer uw arts of spoedgevallen dienst onmiddellijk bij significant toenemende pijn, koorts (>38.5°C), Een etterende wonde of toenemende en uitbreidende roodheid.
- Letsels aan nabij gelegen zenuwen – Zeer zeldzaam bij deze ingreep
Soms treedt er tijdelijk gevoelsverlies op door spanning van het verband of zwelling. Leg het hand hoger, relaxeer de windel van het verband, appliqueer ijs of neem contact op met onze dienst wanneer u zich zorgen maakt.
Let op: Na een lokale verdoving kan de hand of arm tot 24 uur verdoofd zijn!
- Letsels aan nabij gelegen bloedvaten – zeldzaam bij deze ingreep
- CRPS reactie of algodystrofie – Zeldzaam en niet specifiek.
- Een gevoelig of hard litteken
Dit treedt soms op en is ook een stuk afhankelijk van de genetische aanleg van de patiënt. De natuurlijke evolutie van een litteken aan de hand is om zachter te worden na een viertal maanden. Geduld is dus belangrijk.
- Tips (enkel te starten na wondheling!):
- Masseer het litteken na genezing vaak in, om het los te maken.
- Bedek het litteken met silicone (vb Mepitac tape).
- Gebruik hydraterende crèmes
- Bescherm uw litteken voor de zon
-Falen van de prothese
Algemeen worden met de moderne prothesen een langdurige overleving gezien van meer dan 95%. Risico’s kort na de ingreep zijn het loslaten van de cupje of breken van het trapezium (enkele procenten) of infectie. Dit is eerder zeldzaam.
- Ontwrichting van de prothese – wordt met het nieuwe type prothese zeer zelden gezien.
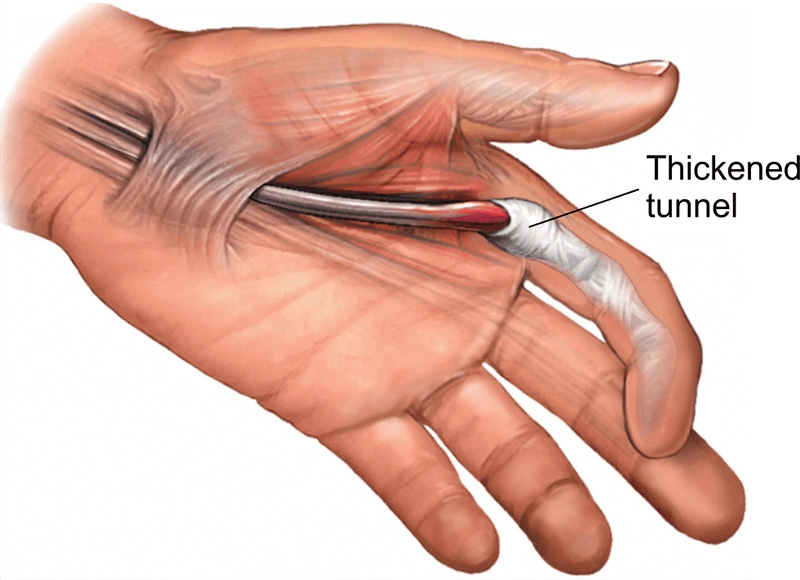
Springvinger of knipmesvinger
Springvinger of knipmesvinger (Engels: Triggerfinger) is een zeer frequent probleem. Het word ook stenoserende tenosynovitis genoemd en treedt op door een ontsteking van de ruimte rondom de buigpees in de aangedane vinger. Hierdoor verdikt deze pees verder en kan deze niet meer door de spanbandjes (pulleys) kan glijden.
Mensen wiens werk of hobby’s repetitieve grijphandelingen vereisen, lopen een groter risico om een triggervinger te ontwikkelen. De aandoening komt ook vaker voor bij vrouwen en bij iedereen met diabetes.
Een klinisch onderzoek moet de juiste diagnose toelaten. Een inspuiting kan overwogen worden. Bij ernstige of terugkerende hinder moet een heelkundige ingreep uitgevoerd worden.
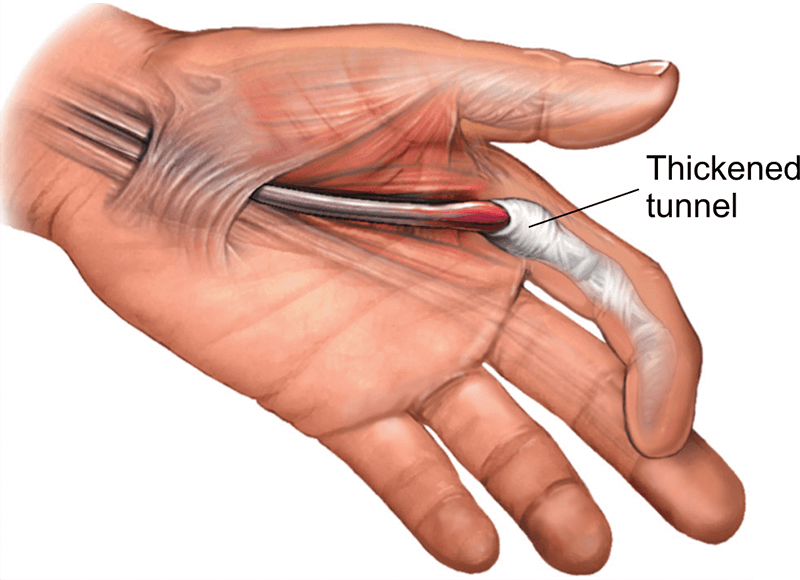
Symptomen
In de eerste stadia is er eerder sprake van een pijn aan de basis van de vinger bij druk, en moeite bij buigen en strekken van de vinger. Dit komt dan door een toename van de ontsteking rondom deze buigpezen. In latere stadia kan de vinger ook gaan blokkeren.
Vaak voorkomende symptomen:
- Stijfheid van de vinger, vooral s’ ochtends.
- Een klikkend gevoel terwijl u uw vinger beweegt
- Gevoeligheid/pijn aan de basis van de vinger
- Pijn in het eerste vingerkootje bij buigen en strekken van de vinger.
Springvinger kan elke vinger beïnvloeden, inclusief de duim. Er kan meer dan één vinger tegelijk worden aangetast en beide handen kunnen hierbij betrokken zijn. Triggering is meestal meer uitgesproken in de ochtend, terwijl u een voorwerp stevig vastpakt of wanneer u uw vinger strekt.
Diagnose
Een correct klinisch onderzoek leidt meestal tot de juiste diagnose. Bij twijfel kan een echografie overwogen worden.
Conservatieve behandelingen
Een infiltratie van de peesschede met cortisone kan overwogen worden bij een eerste aanmelding van springvinger. Deze infiltraties zijn zeer succesvol in ongeveer 80% van de gevallen, maar spijtig genoeg keert het probleem binnen het jaar terug in ongeveer 60% van de gevallen.
Veel hangt af van de graad, type springvinger en co-morbiditeiten. Dit kan je tijdens de consultatie bespreken.
Wij bieden afhankelijk van het stadium enkele opties aan voor het behandelen van deze aandoening:
De klassieke open springvinger release en tenolyse van de buigpezen:
Hierbij wordt een klein insnede gemaakt volgens de huidlijnen, ter hoogte van de Eerste pulley of spanbandje. Deze wordt open gemaakt en eventuele verklevingen tussen de pezen worden losgemaakt. Nadien wordt de huid gesloten met enkele hechtingen.
De minimaal invasieve Springvinger release onder echografie:
Hierbij dient geen insnede gemaakt te worden. Via een klein gaatje wordt de eerste pulley geopend met een hiervoor speciaal ontworpen mesje. Dit alles gebeurt onder echografische controle. Deze techniek kan echter wel enkel uitgevoerd worden bij springvingers met duidelijke blokkage, zonder voorbestaande contractuur.
Dr. Cromheecke is een van de beschrijvers van deze techniek – en het artikel kan hier terug gevonden worden: https://pubmed.ncbi.nlm.nih.gov/34446675/
Video techniek echografisch geleide springvinger release
Ulnaire slip resectie (zoals beschreven door Leviet et al.)
Bij patiënten met een ernstige zwelling van de pezen en contractuur van het proximaal interfalangeaal gewricht, is het soms onvoldoende om enkel het eerste spanbandje van de peesschede te openen en de pezen los te maken. Dit komt omdat de twee buigpezen blokkeren ten opzichte van elkaar. Dit heeft te maken met de anatomie, waarbij de diepe buigpees doorheen de oppervlakkige buigpees loopt. In dit geval kan het nuttig zijn om de helft van de oppervlakkige pees te verwijderen (ulnaire slip resectie). Dit klinkt zeer invaliderend, maar heeft quasi geen invloed op uw kracht. Nadien kunt u terug elke beweging uitvoeren. Hiervoor dienen twee kleine incisies gemaakt te worden en deze worden nadien gesloten met enkele suturen. Het eerste artikel hierover kan hier terug gevonden worden: https://pubmed.ncbi.nlm.nih.gov/15234502/
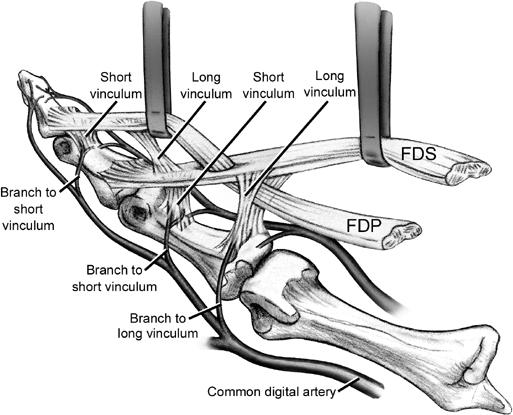
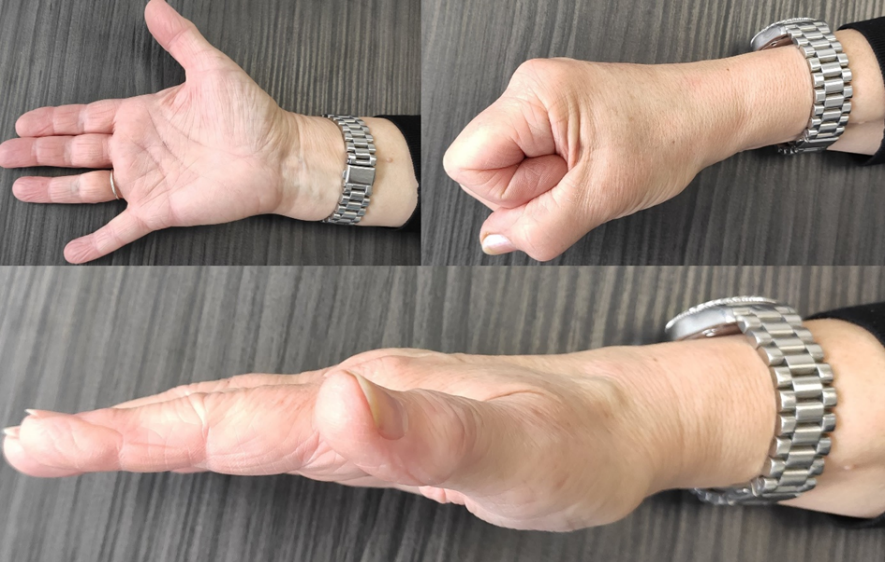
Foto 16 dagen na percutane echogeleide springvinger release
Elk van de drie ingrepen kan onder lokale verdoving uitgevoerd worden en nadien wordt u geadviseerd om snel volledige bewegingen met de vinger te maken.
- U wordt geadviseerd om snel volledige bewegingen met de vinger te maken (Volledige bewegingen: dit wil zeggen de vinger volledig sluiten en opnieuw volledig strekken – zie document voor info – Info document bewegen vingers).
- Er wordt een handverband aangelegd voor 24 uur (dit voor het nabloeden op te vangen). Dit verband kan de dag na de operatie volledig verwijderd worden.
- De wonde kan bedekt worden met een eenvoudige pleister. Echter als deze droog is, mag deze zelf bloot gelaten worden aan de lucht en kan je het wondje dagelijks ontsmetten met hexomedine.
- De wonde van de echografische techniek geneest spontaan na enkele dagen.
Bij de andere technieken dienen de hechtingen na 12-14 dagen verwijderd te worden. - In principe kan de hand zeer snel weer gebruikt worden voor kleine taken.
Potentiële risico’s:
- Een gevoelig of hard litteken:
Dit treedt soms op en is ook een stuk afhankelijk van de genetische aanleg van de patiënt. De natuurlijke evolutie van een litteken aan de hand is om zachter te worden na een viertal maanden. Geduld is dus belangrijk.
Tips (enkel te starten na wondheling!):
-
- Masseer het litteken na genezing vaak in, om het los te maken.
- Bedek het litteken met silicone (vb Mepitac tape).
- Gebruik hydraterende crèmes
- Bescherm uw litteken voor de zon
- Zwelling:
Te verwachten – De eerste dagen na de ingreep wordt gevraagd om de hand hoog te houden. Dit om het opzwellen van de vingers te vermijden. Ook het bewegen van de vingers heeft een ontzwellend effect (pompmechanisme). Hiernaast kan ijs geappliceerd worden in periodes van 20 minuten. Ontstekingsremmers hebben een ontzwellend effect (vb Brufen/diclofenac), maar mogen enkel genomen worden na advies van je arts en bij afwezigheid van contra-indicaties (vb. Maagzweer, nierfalen, etc).
- Afknellend verband of Gips
Komt soms voor – Indien er teveel zwelling optreedt, en de vorige adviezen geen baat hebben, adviseren we om de windel te relaxeren bij het handverband of zelfs het handverband af te nemen.
Ook de windel bij een open gips kan gerelaxeerd worden.
Indien dit niet helpt, of onmogelijk is, kan je onmiddellijk terecht op onze dienst (09 246 73 00 ) (gipskamer) binnen de werkuren of op de dienst spoedgevallen (09 246 98 00).
- Nabloedende wonde
Niet onfrequent, maar dit vormt meestal geen grote problemen. Het postoperatieve handverband dient om de nabloeding op te vangen. Gebruik ijsapplicatie – hoogstand en neem kortstondig onstekingsremmende medicatie (als er geen tegen – indicaties zijn hiervoor).
- Infectie:
Zeldzaam, doch frequenter bij rokers en diabetici. Alarmeer uw arts of spoedgevallen dienst onmiddellijk bij significant toenemende pijn, koorts (>38.5°C), Een etterende wonde of toenemende en uitbreidende roodheid.
- Letsels aan nabij gelegen zenuwen
Zeer zeldzaam bij deze ingreep.
Soms treedt er tijdelijk gevoelsverlies op door spanning van het verband of zwelling. Leg het hand hoger, relaxeer de windel van het verband, appliqueer ijs of neem contact op met onze dienst wanneer u zich zorgen maakt.
Let op: Na een lokale verdoving kan de hand of arm tot 24 uur verdoofd zijn!
- Letsels aan nabij gelegen bloedvaten
Zeer zeldzaam bij deze ingreep
- CRPS reactie of algodystrofie
Zeldzaam en niet specifiek.